Xellfree®
Zellfreie Allografts
Allografts, wie z.B. menschliche Herzklappen, sind anatomisch perfekt an ihre Aufgabe angepasst. Daher zeigen Allografts, früher auch als "Homografts" bekannt, grundsätzlich gute Langzeitergebnisse. Der Nachteil von konventionellen Allografts ist, dass sie vom Immunsystem erkannt werden können. Dies kann zu einem Funktionsverlust des Allografts führen und eine Reintervention oder Reoperation erfordern.
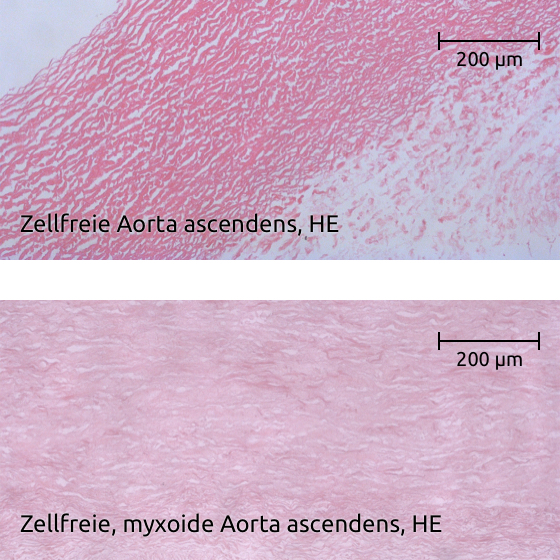
Bei der "Dezellularisierung" werden die Zellen aus der Gewebespende entfernt. Es bleibt nur das zellfreie Bindegewebe übrig. Das nun zellfreie Allograft behält seine ursprüngliche Form und volle Funktionsfähigkeit. Während Zellmarker die Individualität jedes einzelnen Menschen bestimmen, ist das Bindegewebe nicht immunologisch individualisiert. Zellfreie Allografts werden daher seltener als konventionelle (kryokonservierte) Allografts vom Empfänger abgestoßen.
Xellfree®-Verfahren
Diese Slideshow gibt einen Überblick über das Xellfree®-Verfahren.
Klinische Erfahrungen
Zellfreie humane Herzklappen werden zur Verankerung stets mit einem mehr oder weniger langen Stück des anschließenden Gefäßes (Aorta ascendens, Truncus pulmonalis), das den umgebenden Klappenring trägt, implantiert. Die anschließende Gefäßprothese kann mehrere Zentimeter lang sein.
Keine zelluläre Immunogenität
Neumann et al. (2014) untersuchten über drei Jahre das periphere Blut von 47 Patientinnen und Patienten, die zellfreie Pulmonalklappen erhalten haben. Es konnten keine erhöhten Spiegel an T-Zellen (CD3+, CD8+), B-Zellen (CD19+), Killer-Zellen (CD16+/CD56+) oder T-Helferzellen (CD4+) nachgewiesen werden. Die zellfreien Pulmonalklappen waren immunologisch stumm.
“Early Systemic Cellular Immune Response in Children and Young Adults Receiving Decellularized Fresh Allografts for Pulmonary Valve Replacement”
Zelluläre Regeneration
Sarikouch et al. (2019) untersuchten die postoperative Einwanderung von Zellen in dezellularisierte Allotransplantate. Der relative histologische Score (100% entsprechen einer vollständigen zellulären Restauration) in Proben, die keine Endokarditis aufwiesen (n=6), betrug 76±4%. In den mesenchymalen Empfängerzellen wurde intrazelluläres Prokollagen Typ 1 gefunden. In Endokarditis-Proben (n=5) war der histologische Score mit 48±7% signifikant niedriger, einhergehend mit Leukozyteninfiltration und Matrixabbau. Eine zellfreie Pulmonalklappe zeigte ein immunsystembedingtes Transplantatversagen. Allotransplantate, die in den ersten 12 Monaten post-OP beprobt wurden, zeigten eine dünne Besiedlung der Media. Hinsichtlich des Restaurationsgrades wurde kein Unterschied zwischen einer zellfreien aortalen oder pulmonalen Herzklappe gefunden.
“Early Insight Into In Vivo Recellularization of Cell-Free Allogenic Heart Valves”
Zellfreie Pulmonalklappe
Bis 2014 waren jahrzehntelang Rinderhalsvenen (Bovine Jugularvene, BJV) und konventionelle, kryokonservierte Allografts (kryokonserviert) die verbreitetsten Optionen für den Pulmonalklappenersatz bei angeborenen Herzfehlern. Seit 2014 haben sich zellfreie, humane Pulmonalklappen, Espoir PV als Alternative etabliert. Bobylev et al. verglichen 2024 den klinischen Verlauf von 319 „propensity-matched“ Patientinnen und Patienten (Alter, Herzfehlertyp, Anzahl der vorherigen Eingriffe) nach Pulmonalklappenersatz mit einer BJV oder mit einer Espoir PV. Die Espoir-Klappen zeigten deutlich bessere 10-Jahres-Ergebnisse als BJV, mit statistisch signifikant besserer Freiheit von Endokarditis (97% vs. 87%), Explantation (96% vs. 82 %) und Degeneration (65% vs. 40%).
„Matched comparison of decellularized homografts and bovine jugular vein conduits for pulmonary valve replacement in congenital heart disease“
Im Jahr 2022 verglichen Bobylev et al. den klinischen Verlauf von 319 Patientinnen und Patienten (gleiche „Match“-Kriterien wie oben) nach Pulmonalklappenersatz mit einem konventionellen, kryokonservierten Allograft oder mit einer Espoir PV. Auch hier zeigte sich eine signifikant bessere Freiheit von Explantationen für die Espoir-Klappe im Vergleich zum kryokonservierten Allograft (96% vs. 83%) und bessere Freiheit von strukturellen Klappenveränderungen nach 10 Jahren (Espoir 65% und kryokonserviert 47%).
„5-Year results from the prospective European multi-centre study on decellularized homografts for pulmonary valve replacement ESPOIR Trial and ESPOIR Registry data“
Die positiven klinischen Daten bestätigen die Überlegenheit der zellfreien humanen Pulmonalklappen, Espoir PV gegenüber konventionellen Optionen – auch nach mehr als 10 Jahren post-OP.
Zellfreie Aortenklappe
Bis 2015 galten die Implantation einer konventionellen Herzklappenprothese (Bioprothese oder mechanische Prothese) sowie die Ross-Operation als die gängigsten Verfahren für den Aortenklappenersatz. Seitdem haben sich die zellfreien humanen Aortenklappen, Arise AV, als vielversprechende Alternative etabliert. Anfang 2024 beschrieben Horke et al. den klinischen Verlauf von 358 Patienten (Medianalter 23,9 Jahre), von denen 144 im Rahmen der multizentrischen ARISE-Beobachtungsstudie (2015–2018) prospektiv erfasst wurden. Eine Subgruppe (n= 215, Medianalter 39,2 Jahre) wurde in einem Propensity-Matching-Verfahren (unter Berücksichtigung von Alter, Herzfehlertyp und Anzahl vorheriger Eingriffe) mit ähnlichen Kohorten verglichen, die konventionelle Prothesen erhielten oder eine Ross-Operation durchliefen. Die Ergebnisse zeigen, dass Arise-Klappen über einen Beobachtungszeitraum von Median 5 Jahren (max. 12 Jahre) weniger unerwünschte Nebenwirkungen aufwiesen als die Vergleichsgruppen.
„Five-year results from a prospective, single-arm European trial on decellularized allografts for aortic valve replacement-the ARISE Study and ARISE Registry Data“
Eine Subgruppenanalyse im Kontext des Aortenklappenersatzes ist klinisch relevant, da pädiatrische Patienten aufgrund ihres ausgeprägteren Immunsystems ein erhöhtes Risiko für Abstoßungsreaktionen aufweisen. Horke et al. untersuchten speziell diese Subgruppe (n = 143, Medianalter 10,8 Jahre). Die frühzeitige Mortalität nach Arise-Klappenimplantation war signifikant niedriger im Vergleich zur Ross-Operation (0,7 % vs. 3,7 %). Das mittelfristige Überleben lag bei 97,8 % nach fünf Jahren und bei 96,3 % nach zehn Jahren postoperativ. Unerwünschte Ereignisse wie Reoperationen, strukturelle Klappenveränderungen, Endokarditis oder thromboembolische Komplikationen traten in der Arise-Kohorte nach einer mittleren Nachbeobachtungszeit von 5,3 Jahren mit einer vergleichbaren Häufigkeit auf wie in der Ross-Kohorte. Allerdings hatten Patienten mit Arise-Klappenimplantation deutlich häufiger kardiale Voreingriffe (59 % vs. 32,3 %) und insbesondere häufiger Eingriffe an der Aortenklappe (17 % vs. 2,3 %).
Arise-Klappen sind eine therapeutische Option für pädiatrische Patienten mit eingeschränkter linksventrikulärer Funktion, da der Eingriff auf den Ersatz der betroffenen Klappe beschränkt bleibt und die Möglichkeit einer späteren Ross-Operation bewahrt wird. Die Wahl der geeigneten Operationsmethode erfordert letztendlich eine patientenindividuelle Beurteilung unter Berücksichtigung anatomischer und myokardialer Parameter sowie spezifischer Risikofaktoren für thromboembolische Ereignisse oder Blutungskomplikationen.
“Paediatric aortic valve replacement using decellularized allografts: a multicentre update following 143 implantations and five-year mean follow-up”
Zweifacher Klappenersatz
Zellfreie humane Herzklappen eignen sich auch für den zweifachen Ersatz. Da die Zellfreiheit zu weniger Abstoßung führt, können Größen-geeignete Herzklappen unterschiedlicher Spender implantiert werden (Bobylev 2019).
“Double semilunar valve replacement in complex congenital heart disease using decellularized homografts.”